Hacer negocio con los mayores
La demanda de residencias aumenta y atrae a fondos de inversión. Las quejas de familiares y trabajadores por las carencias de la atención, también. El sector pide subida de tarifas por usuario.
ILUSTRACIÓN: PERICO PASTOR
Dos años y seis meses. Es el tiempo que, de media, debe esperar una persona que pida una plaza en una residencia geriátrica pública en Barcelona. Según el Ayuntamiento de la ciudad, 3.942 mayores de 65 años están inscritos en una lista de espera, y en barrios como Sant Andreu puede alargarse cuatro años.
La necesidad de más plazas y más centros residenciales para mayores es generalizada en España, si nos atenemos a las recomendaciones de la Organización Mundial de la Salud (OMS), que son de cinco plazas por cada 100 personas de 65 años. En España, este índice es del 4,4%, de modo que hay demanda por satisfacer. Los usuarios de este tipo de viviendas colectivas suman 381.333. Y en ellas, la presencia de mujeres es aplastante, debido a su mayor esperanza de vida.
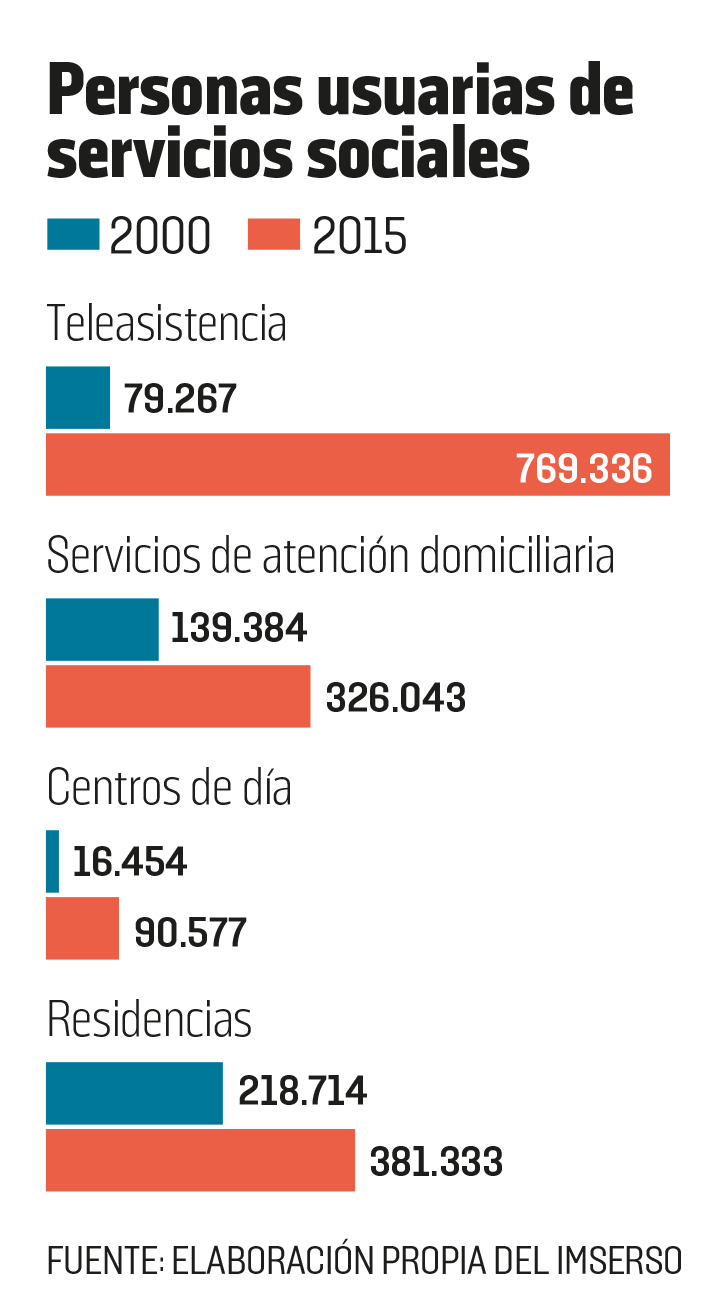
Cada vez son más las personas que reciben servicios de atención residencial. Entre los años 2000 y 2015, la cifra se incrementó un 57,3%, según consta en Las personas mayores en España 2017 del Instituto de Mayores de Servicios Sociales (Imserso).
El aumento de la demanda se debe a distintas razones: en primer lugar, el progresivo envejecimiento de la población, y sobre todo el sobreenvejecimiento, pues las proyecciones estadísticas oficiales apuntan que en tres décadas, uno de cada tres mayores tendrá 80 años. Una segunda causa tiene que ver con los cambios sociales —tendencia al individualismo, transformación del modelo de familia tradicional—, que han ido trasladando el cuidado de los abuelos desde la familia —léase las mujeres— a terceros actores. Pero existe una tercera causa, relacionada con la ley de la dependencia de 2006.
Poder ingresar en una residencia geriátrica es uno de los servicios que incluye la ley —frente a la opción de acceder a una prestación económica para un cuidado en el domicilio— para aquellas personas que, sin requerir una hospitalización porque no pueden considerarse enfermas, no pueden, sin embargo, desenvolverse con autonomía en sus actividades diarias, de la higiene personal a la movilidad. De ahí que en las residencias ingresen cada vez más personas que necesitan más ayuda. Por ende, los centros requieren más personal.
UNIVERSO PRIVADO
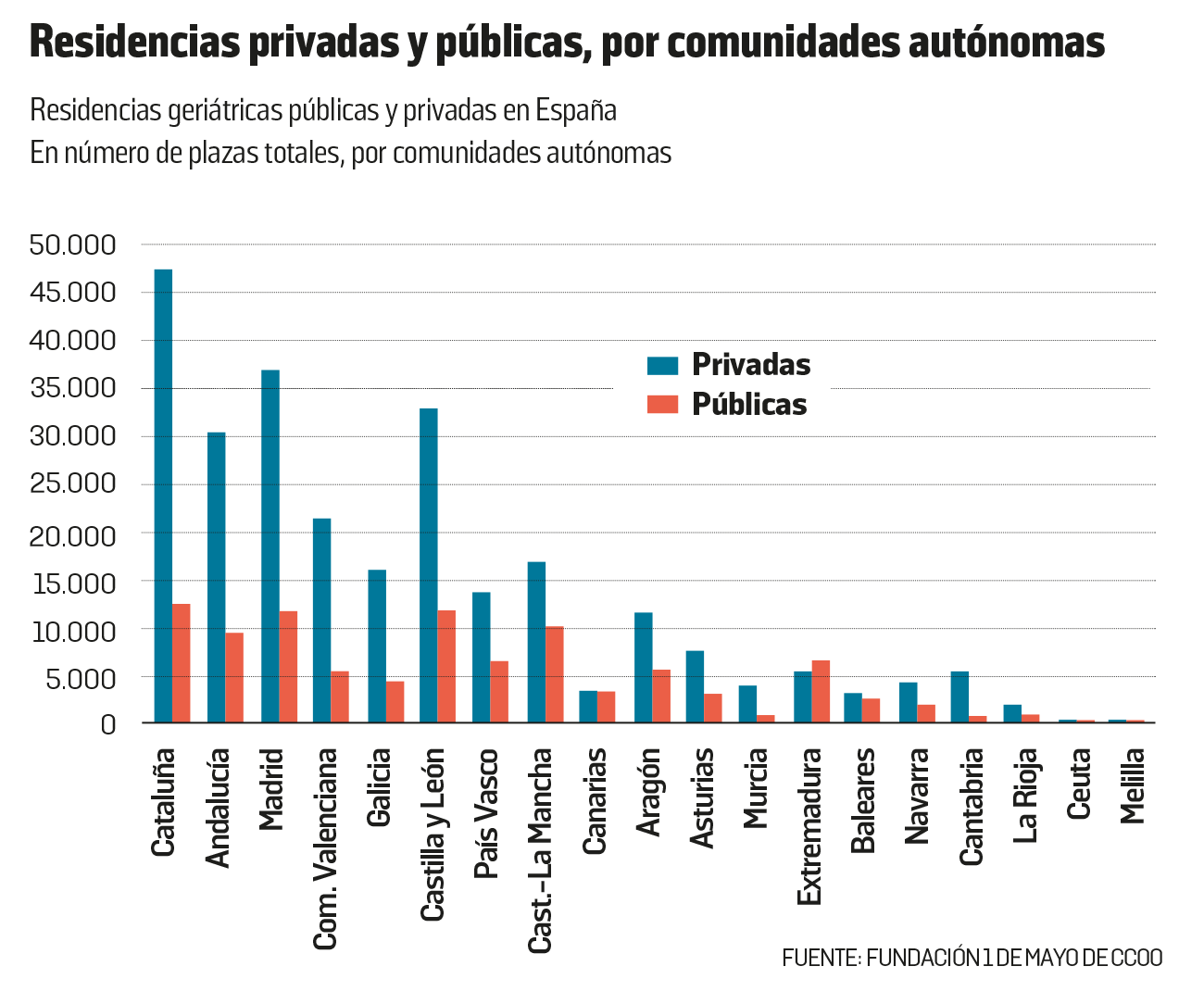
Para afrontar este reto social creciente, el primer proveedor de servicios de atención residencial es el sector privado, que, además de proporcionar atención de calidad, tiene objetivos de rentabilidad. Su presencia es aplastante, como corroboran distintas publicaciones. Según Envejecimiento en red, del Consejo Superior de Investigaciones Científicas (CSIC) , las residencias privadas acaparan un 72,9% de las plazas existentes y en algunas comunidades como Cantabria rozan el 85%. En la Comunidad Valenciana, las plazas privadas suponen el 80% del total. En la Comunidad de Madrid, el 76%. Solo en Extremadura y Canarias hay una proporción de plazas públicas superior a la de las privadas. Las últimas estadísticas del Imserso, que usa datos de diciembre de 2015, arrojan proporciones similares: el 75,6% de los 5.387 centros residenciales en España son de titularidad privada. Pero en el 55,8% de los casos, especifica, las plazas cuentan con alguna financiación pública.
LA CIFRA
66%
Es el incremento del precio de una residencia para mayores privada que se ha producido en España desde el año 2001, y el precio medio se sitúa en 1.777 euros más IVA, según Inforesidencias. El 75% de los centros residenciales son privados. La inflación ha subido un 38,2% entre 2001 y 2017, según el INE.
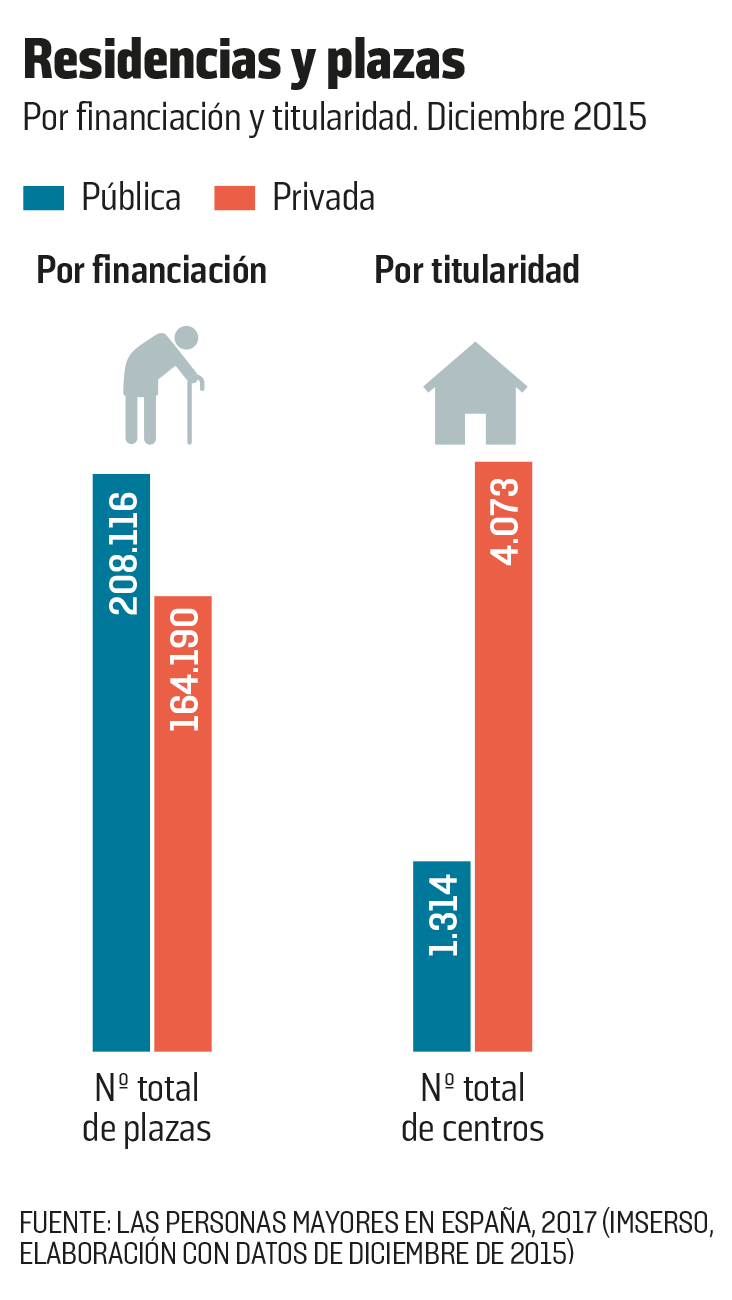

Hay plazas públicas cuya gestión se cede a una empresa privada, y hay plazas privadas que se conciertan con la Administración. La consultora DBK estima en su estudio Residencias para la Tercera Edad, de mayo, que de las 284.230 plazas existentes hoy en residencias privadas, 100.930 son concertadas: el 35%. En comunidades como Cataluña, las residencias privadas que ofrecen plazas con financiación pública —vía concertación, colaboración o con una prestación económica vinculada al servicio (PEVS) por dependencia— suponen un 48,3% del total, según la Associació Catalana de Recursos Assistencials (ACRA).
La tendencia a la concentración de grandes operadores en un sector tradicionalmente atomizado es clara, y las pequeñas empresas y entidades sociales compiten como pueden con grandes grupos como DomusVi, Amavir, Ballesol, Eulen, Sanitas, Orpea, Caser e Ilunion, reunidas en la Asociación de Empresas de Servicios para la Dependencia (AESTE). La facturación agregada de este negocio fundamentalmente privado superó en 2017 los 4.300 millones de euros, según DBK. Hace nueve años, la misma consultora lo cifró en 2.300 millones. Casi se ha duplicado.
El sector capta a nuevos actores cuya actividad poco tiene que ver con la atención a las personas: fondos de inversión, constructoras, aseguradoras. Huelen una demanda asegurada, ingresos recurrentes, baja morosidad. Los grandes grupos difunden planes de expansión potentes. DomisVi integró el año pasado a Geriatros y a SARquavitae y manifiesta su determinación a crecer. También tiene planes para nuevas residencias Vitalia, impulsada por el fondo británico de capital riesgo CVC. Sanitas Mayores, propiedad de la multinacional Bupa, ha comprado Valdeluz y barrunta otras adquisiciones selectivas. Una de las grandes operaciones recientes ha sido la creación de Amavir, fruto de la fusión de Adavir y Amma en 2017, ambas adquiridas por el grupo galo Maisons de Famille. Healthcare Activos, fondo participado por Oaktree Capital, se ha hecho con tres residencias en alianza con el grupo valenciano La Saleta Care, que asume la gestión de los centros. También Ballesol y la francesa Orpea hablan de crecer.
NEGOCIO CON FUTURO
“Más que rentable, la atención a la dependencia es un sector necesario y de futuro, generador de riqueza y que no se deslocaliza. Se percibe como estratégico en un futuro no muy lejano, también por parte de los inversores, y también los extranjeros”, comentan fuentes de ACRA.
El sector lleva tiempo muy quejoso sobre las tarifas que las Administraciones pagan por cada residente con una plaza concertada, porque aseguran que no les salen las cuentas. La memoria de la asociación ACRA recoge un aumento del 10,62% de los costes de servicio —de 18.801 euros al año a 20.797 en el caso de residencias asistidas y de 7.962 euros a 8.805 en el caso de los centros de día—, cuando las tarifas públicas para residencias asistidas y centros de día se han mantenido congeladas en 19.468 y en 7.407, respectivamente.
En 15 años, la cifra de personas usuarias de centros ha subido un 57%
El 75% de residencias son privadas, muchas con financiación pública
El sector atrae a fondos y constructoras y vive en fase de concentración
En la Comunidad de Madrid, varias empresas han dado un paso atrás y o bien ya no ofrecen plazas concertadas o bien han optado por reducirlas, lo que ha dejado a centenares de personas mayores por recologar en busca de nuevo hogar. El coste por plaza del acuerdo que entró en vigor en julio de 2017 en la comunidad era de 54 euros al día por usuario (19.710 al año).
Los Gobiernos autonómicos son los responsables de los servicios sociales, pero pueden esgrimir un argumento de peso: el Estado se había comprometido a sufragar el 50% de los costes de la dependencia y, por los recortes, no ha pasado del 20%.
“Hubo un proceso en el que se impulsaban las macrorresidencias públicas, pero el modelo se centra ahora en residencias privadas, porque el Estado prefiere concertar plazas y externalizar un servicio que debería ser público, con lo que una serie de empresas se han convertido en profesionales de la concertación, por no decir chupasangres”, opina Luis Álvarez, desde la Federación de Sanidad y Sectores Sociosanitarios de Comisiones Obreras.
La preferencia por la concertación es explícita. Un ejemplo de ello se ha visto este verano, con la polémica mantenida entre el Ayuntamiento de Barcelona y la Generalitat a propósito de la falta de residencias en la ciudad. El Consistorio acusa al Gobierno catalán de “falta de inversión alarmante” en plazas residenciales y cuantifica en 2.789 el número de ellas en centros públicos que faltan en la ciudad con relación a los compromisos adquiridos por la Generalitat para el periodo 2008-2012. En su respuesta, el Ejecutivo catalán ha replicado que en sus esfuerzos inversores con relación a las personas mayores prioriza “la concertación de plazas y servicios, antes que en la construcción de nuevos equipamientos”, y subraya que ha incrementado en los últimos dos años de 14 a 25 millones el gasto en atención a mayores. Antes de la crisis, la Generalitat, sí veía la necesidad de tener programadas 2.300 plazas para la ciudad. Esta previsión ha quedado “en papel mojado” y, para el periodo 2015-2018, tiene planificadas entre 1.115 y 2.000.
EL PRECIO DE UNA RESIDENCIA
Cuando una plaza es concertada, la Administración paga al centro el importe de la misma con un copago por parte del usuario, que puede alcanzar el 90% de la pensión. En el caso de plazas colaboradoras, el pago se realiza a través de la aportación del usuario, que paga la totalidad del precio con ayudas públicas que varían en función de las autonomías.
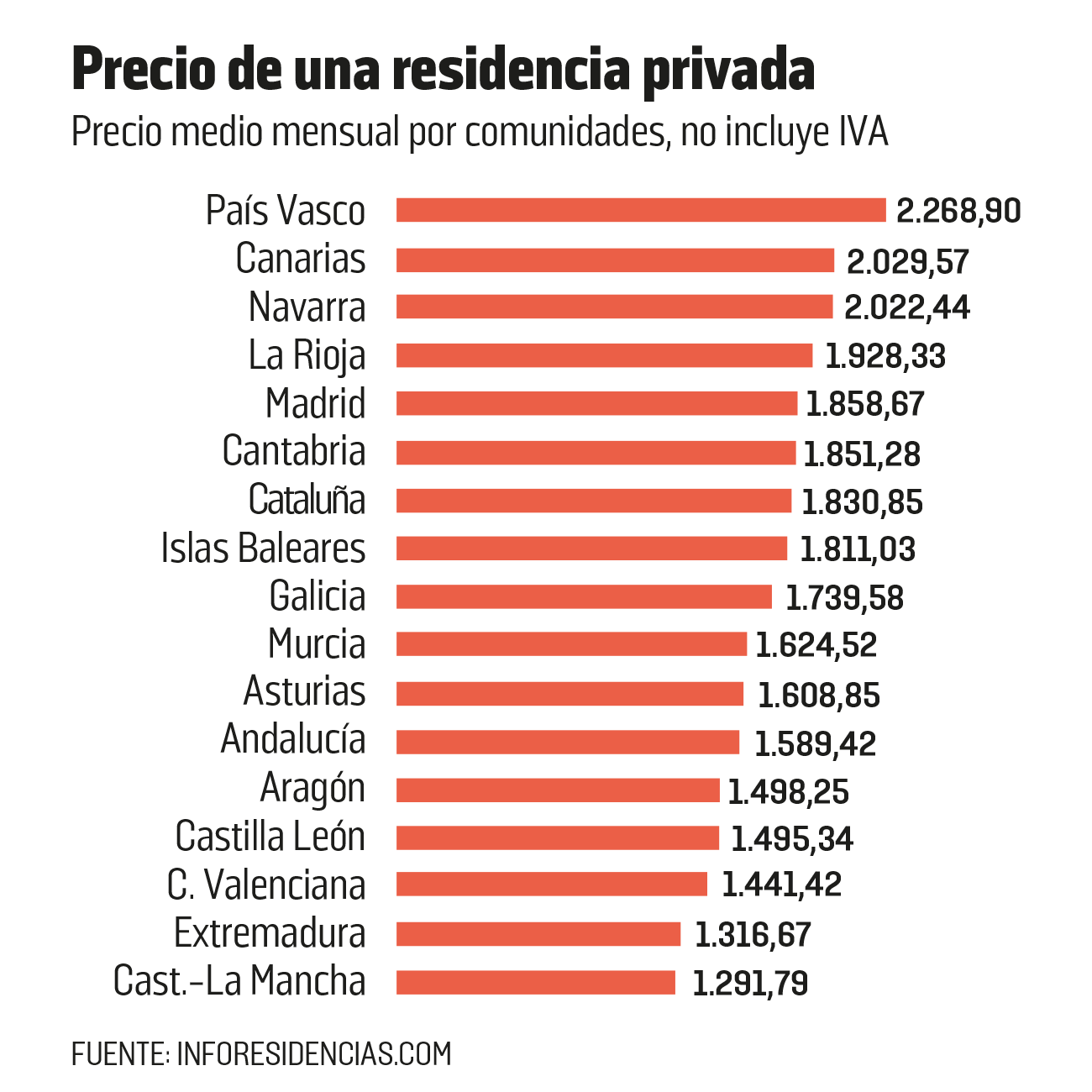
El precio de las residencias privadas oscila, de media, entre los 2.268,9 euros al mes en el País Vasco a los 1.316 euros en Andalucía, según el portal especializado Inforesidencias. La media española es de 1.777,62 euros. En 2001, era de 1.185 euros, lo que significa un 50% de incremento —en el mismo periodo, el IPC ha aumentado el 38,2%—. Al precio hay que sumarle el IVA, que tras mucho batallar el sector ha logrado que se aplique en su modalidad superreducida (4%) cuando los residentes disponen de una prestación económica PEVS por dependencia. Las empresas piden que se extienda el IVA del 4% a todos los servicios asistenciales.
La pensión media en España es de 956,42 euros al mes. La de jubilación asciende a 1.102,38, según datos de agosto, pero más de la mitad de las personas jubiladas no superan el salario mínimo (735,9 euros al mes).
Raquel Martínez Buján, doctora en sociología del bienestar y decana de la Facultad de Sociología de la Universidad de A Coruña, se pregunta: “¿Quién puede costearse una residencia? El foco está situado en el mercado privado, mediante el copago del usuario. El máximo que se paga en Galicia es 705 euros. Si una persona cobra 800 euros de pensión y el copago es del 40% y la residencia cuesta 1.890, tu pensión va básicamente a pagarla. Para el resto te espabilas con ahorros, o con ayuda de los hijos. Y eso si hay plaza, porque la lista de espera es tremenda”. Cada vez más personas mayores que disponen de una vivienda, en lugar de legarla a sus hijos, la venden para poder pagar la estancia. Muchas residencias privadas, salvo en el caso de personas de gran capacidad adquisitiva, funcionan como solución puente, mientras se espera plaza pública o concertada durante años. No es raro encontrar a residentes angustiados por si viven mucho tiempo y no les ha llegado la plaza.
EVITAR UN CAMBIO DE ENTORNO
Desde la Asociación de Directores y Gerentes de Servicios Sociales, Gustavo García subraya que, en casos de gran dependencia o grave reconocida, el factor económico, tener mucho o poco dinero, no interviene. La dependencia grave da derecho a una plaza en un centro de titularidad pública, o en un privado concertado o pagando el usuario (recibiendo este una ayuda de su comunidad). García subraya que “más dinero y más plazas son importantes, pero que no todo es el dinero”. Pone sobre la mesa las posibilidades de mejorar la calidez de las residencias con espacios y grupos pequeños de usuarios y la importancia de la nueva tecnología para ayudar a la seguridad de las personas atendidas.
“La mayoría de personas mayores prefieren no cambiar de entorno, optar a ayudas y quedarse en su domicilio, pero los centros residenciales deben existir y las plazas públicas no llegan para cubrir las necesidades de la gente. Son un recurso para personas en situación de mucha vulnerabilidad y no hay una estrategia para afrontar el reto del sobreenvejecimiento”, reflexiona Mercedes Abades, profesora de la Escuela Universitaria de Enfermería (EUI) de Sant Pau y Máster en Investigación de Cuidados. “En un hospital, la ratio puede ser de una enfermera para seis pacientes. En el contexto sociosantiario fácilmente llega al una por cada 20, que además son mayores y con mucha dependencia. Los fines de semana y las vacaciones, puede aumentar a 25 o incluso en algún caso a 60. Todo el apoyo recae sobre las auxiliares. En los centros privados puede ser aún más vergonzoso, al final es un negocio”, añade Abades, quien reclama mayor visibilización y prestigio para la enfermería geriátrica.
Este verano, el Sindicato de Enfermería (SATSE) ha denunciado lo que describe como “insostenible situación que sufren las enfermeras y enfermeros que trabajan en las residencias de mayores de nuestro país, motivada por el cada vez mayor déficit de plantillas existente”. El problema se agudiza en periodos de vacaciones. “Puede dejarse una residencia sin médicos, hacer que estos pasen algunas horas al día, pero no sin personal de enfermería ni auxiliares”, señalan fuentes del SATSE en la Comunidad de Madrid, que apuntan a la carga de trabajo desproporcionadas, las condiciones salariales y la falta de reconocimiento social como aspectos por los que las profesionales —la mayoría son mujeres— prefieren trabajar en hospitales. Las residencias no encuentran gente.
NUEVA LEY EN MADRID
A resultas de las quejas reiteradas de plataformas de familiares, el pasado 10 de mayo la Asamblea General de Madrid dio el primer paso para impulsar una nueva ley que regula los centros geriátricos en la comunidad, con nuevos requisitos materiales, funcionales y de personal. La impulsó Podemos, el PSOE le dio su apoyo, Ciudadanos se abstuvo y el PP votó en contra. El impulsor de la ley, Rafael Camargo, explica: “El problema siempre acaban siendo las ratios de personal: cómo se diseñan y cómo aplican. Lo importante es que distingan según categorías y según grados de dependencia de las personas usuarias”.
Las tarifas están congeladas pero los costes aumentan
Las enfermeras optan por hospitales y huyen de las residencias
En Madrid avanza una ley con más requisitos de personal y materiales
La propuesta legislativa baja al detalle: por cada 100 residentes, especifica por turnos y por niveles de dependencia qué personal, y de qué categorías, debe haber en cada área: administración, técnico-asistencial y atención sociosanitaria, cocina y comedor, limpieza y mantenimiento. Entra en número de terapeutas ocupacionales, psicólogos, pinches de cocina, dietistas, animadores socioculturales, auxiliares de farmacia, fisioterapeutas, gobernantas y un largo etcétera. “Tener que ocuparse de 14 o hasta de 20 es inviable”, remarca Camargo. La ratio de atención directa para personas con dependencia grave no debe superar el de uno por siete, añade. La normativa es aplicable a las residencias sostenidas con dinero público, públicas y concertadas.
La propuesta ha desatado las críticas de las grandes empresas. En su blog, el secretario general de la organización AESTE, Jesús Cubero, habla de “chapuza jurídica” porque la ley hace referencia a “normativas ya derogadas”. Afirma que se basa en un proyecto antiguo del País Vasco, con una realidad económica y tarifas superiores a las de Madrid. Según sus cálculos, triplicaría el precio de las plazas y puede hacer inviable el sector. Y cree que el contenido no aborda la calidad del servicios.
EL DEFENSOR DEL PUEBLO ACTÚA
Lo cierto es que, según el Defensor del Pueblo, las quejas de familiares y personas trabajadoras no han parado de aumentar en los últimos tres años. Según dijo Francisco Fernández Marugán ante la Asamblea de Madrid en marzo, las reclamaciones se centran en la insuficiencia de plazas y las largas listas de espera —en Madrid están en lista de espera 6.839 personas—, en la calidad de la atención que reciben los mayores y en las condiciones de ingresos de los usuarios con deterioro cognitivo o psíquico.
El Defensor del Pueblo afirmó que las quejas de familiares y trabajadores “traslucen una pérdida de calidad en la atención residencial a mayores”, con especial énfasis en la “escasez de personal y de medios”. Subrayó que deben revisarse a fondo las necesidades de los centros residenciales. Afrontar el reto, avisó, “parece imposible sin una mejora en la financiación del sistema de dependencia, algo que supondrá incrementar el gasto de forma considerable”. La institución anunció, por último, una inspección de oficio en todas las comunidades autónomas.
Tras varias denuncias en residencias en Usera, Leganés, Alcorcón y Arganda, en Madrid se constituyó hace año y medio la Asociación Plataforma por la Dignidad de las Personas Mayores en las Residencias (PLADIGMARE), que denuncia la insuficiencia de personal en las residencias, que, afirman, se traduce entre otras cosas en “colas para poder utilizar el aseo, instrucciones para que los residentes hagan sus necesidades en los pañales (que para eso los llevan, les dicen), descontrol en la medicación pautada, uso excesivo de sujeciones, extravío de prendas y prótesis, insuficiente atención para dar de comer a los que no se pueden valer por sí mismos y descontrol e incumplimiento de los cambios posturales en los encamados”. Y critican: “La gestión de la vida de nuestros mayores tiene como principal característica la idea de explotación de un negocio”.
“Con todo lo que he llegado a ver, puedo afirmar que en algunas ocasiones se está mejor atendido en una prisión que en una residencia,” afirma Ramón Saborit, presidente de la Asociación Valenciana de Familiares y Usuarios de Centros Geriátricos. Saborit destaca cómo a veces se levanta a residentes “a las cinco de la mañana” para que a la hora puedan estar todos preparados para el desayuno, por falta de personal.
La movilización consigue avances, pero no es sencilla. “Las familias se preocupan mientras su familiar sigue en el centro, pero muchas temen también represalias sobre el residente, maltratos al abuelo. Y parte de los usuarios no están en condiciones de protestar”, declara Marcela Güell, miembro de la plataforma SOS Gent Gran impulsada desde la Federación de Asociaciones de Vecinos de Barcelona (FAVB). La plataforma promueve un manifiesto en el que se critica que la mayoría de residencias estén gestionas por empresas privadas que “en la práctica aplican políticas empresariales que priorizan el beneficio económico en detrimento de la calidad”. Reivindican la gestión pública y el control público de la gestión, denuncian condiciones laborales pésimas, exigen la participación de familiares en consejos de residentes y cambios como que los residentes puedan acceder al centro de asistencia primaria (CAP) del barrio.
Una de sus grandes batallas fue las cinco residencias de la ciudad que gestionaba una Unión Temporal de Empresas (UTE) vinculada a la constructora OHL en Barcelona. Las familias criticaban que la UTE llegara a presentar ofertas un 15% por debajo del precio fijado. Ante las quejas por mala calidad de las instalaciones y de la atención a los internos, la Generalitat aceptó retirar la gestión al UTE Ingesan-Asproseat.
Una de esas residencias, la Bertran i Oriola de la Barceloneta, cuya titularidad corresponde a la Generalitat, la gestiona desde hace pocos meses L’Onada Serveis, que ha desembarcado con una nueva filosofía de gestión basada en lo que en el sector de la gerontología se denomina atención centrada en la persona (ACP). “Es una buena filosofía, porque supone mejorar la atención a los abuelos, pero quiero ser prudente, porque sin herramientas y recursos la mejora puede producirse a costa de que quienes trabajamos allí nos dejemos la salud”, señala Rosa Elvira, auxiliar de geriatría con 14 años de experiencia.
CONDICIONES LABORALES
Elvira describe su trabajo como “vocacional, muy duro y poco valorado”, y pide más y mejores inspecciones a los centros. “Te exigen que levantes a una persona en 20 minutos, pero la tarea puede requerir 35: son personas dependientes, tienen su ritmo y debería ser una experiencia relajante. Tienes que hablarles, acompañarlos al baño, ayudarles con la dentadura, lavarlos, hidratarlos, vestirlos, peinarlos. A veces pesan mucho y necesitas ayuda de un compañero. Queremos hacerlo bien pero es difícil”, explica. No se muestra demasiado esperanzada respecto al nuevo convenio convenio estatal de dependencia firmado este verano por Comisiones Obreras junto con las organizaciones empresariales LARES, AESTE y FED para el periodo 2015 a 2018, tras 42 meses de negociación.
La movilización de familias y trabajadores logra algunos avances
En julio se firmó un nuevo convenio laboral que incluye mejoras
El convenio, que afecta a un colectivo de 200.000 personas, supone algunas mejoras. Destaca la ubicación en grupos profesionals distintos del personal de atención y el de limpieza, lo que en teoría impide la polivalencia de funciones. También, que en vacaciones se perciba la parte proporcional de retribuciones variables, o que se acepte la libranza obligatoria de un día por cada festivo trabajado. Pero Luis Álvarez denuncia en general “la falta de financiación suficiente, que está detrás de las condiciones precarias de los trabajadores”. Un gerocultor de categoría media suele cobrar 900 euros brutos al mes.
Los autores de la publicación del CSIC Instrumentos de financiación y gestión en residencias de personas mayores (Tortosa, Fuenmayor y Granell, 2107) constatan que España “es uno de los países [de la OCDE] con una proporción más elevada de proveedores privados de servicios sociales para mayores”, superior al 50%. Afirman que en España “se extiende la mercantilización de los servicios públicos y preocupa que los intereses económicos privados prevalezcan sobre los de bienestar social”. Recogen la idea de “huida del Estado” en alusión a las privatizaciones y la externalización de servicios, y también la de “huida de servicios públicos”, cuando se exige a los entes públicos que actúen en las mismas condiciones que los privados.
